O uso combinado de mio-inositol e ácido alfa lipoico pode ser útil no tratamento da SOP.
Atualmente, o tratamento da SOP com anticoncepcionais orais passa pode debates entre profissionais de saúde sobre a participação destes medicamentos no agravamento no risco de desenvolvimento de doenças cardiovasculares , diabetes e agravamento da resistência insulínica , principalmente em um grupo de mulheres que , sabidamente por apresentarem SOP, já possuem um risco aumentado para essas complicações.
Novos estudos que empreguem tratamentos mais fisiológicos e mais eficientes ( com menos efeitos colaterais e complicações) são sempre muito bem vindos.
Mesmo com um número pequeno de pacientes, um interessante trabalho mostrou que o uso do mio-inositol associado ao ácido alfalipoico, por longo prazo ( dois anos !) no tratamento de um grupo de mulheres com SOP, pode ser útil para regularizar as menstruações e niveis de insulina . os primeiros resultados positivos tendem a aparecer nos 3 primeiros meses de tratamento. A duração do estudo foi muito útil para avaliar a eficência e eficácia dos suplementos.
Parece que o mio-inositol ( sensibilizador da insulina) e o ácido alfa lipoico ( antioxidante naturalmente produzido em nosso fígado), pode ser usado como suplemento, combatendo o estresse oxidativo provocado pelo excesso de radicais livres. Ele melhora também os níveis de glicose e insulina. De acordo com os autores, a associação das duas substâncias naturais parece ser útil no tratamento de mulheres com SOP, sem apresentar efeitos colaterais significativos e complicações.
Referência bibliográfica: Fruzzetti F, et al. Gynecol Endocrinol. 2019
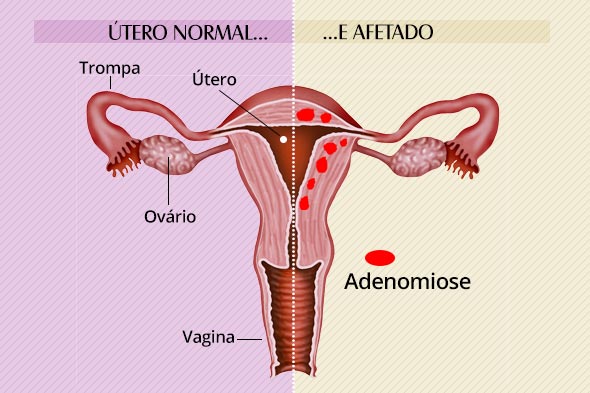
Você sabe o que é adenomiose?
É uma doença ginecológica, às vezes confundida com ENDOMETRIOSE, caracterizada por ocorrer mais frequentemente em mulheres que já tiveram 2 filhos ou mais, abortaram alguma vez, com IMC elevado, usaram contraceptivos hormonais, sofreram alguma cirurgia sobre o útero como cesáreas, curetagens ou retirada de miomas. Provoca aumento no volume do útero (na maioria dos casos), dor menstrual intensa e sangramento fora do período menstrual ou menstruação abundante e/ou com aumento dos números dos dias menstruais. A ultrassonografia pode mostrar cistos ou padrão diferente (heterogêneo) do miométrio (parede muscular do útero).
A ressonância nuclear magnética tem uma acurácia maior no diagnóstico.
O tratamento definitivo é realizado somente através da retirada do útero.
Entretanto, em alguns casos, principalmente quando a mulher se encontra próximo à menopausa, medidas como: DIU hormonal , progestogênios (anticoncepcionais) e histeroscopia cirúrgica (tipo de cirurgia que preserva o útero, ou seja, sem a necessidade de retirá-lo cirurgicamente) podem ter sucesso, pois uma vez chegando à menopausa, a doença regride.
Atualmente, a gestrinona por via vaginal ou através de implantes ( subcutâneos, ou seja, abaixo da pele) é uma opção medicamentosa.Algumas vezes, o médico esquece que esta doença existe e atribui o sangramento genital persistente às alterações hormonais ou outras doenças. Protelação que leva à perda da qualidade de vida e muito sofrimento até que se suspeite de ADENOMIOSE e se decida por um tratamento que devolva a qualidade de vida à mulher.
Referências bibliográficas:
Cabral Junior et al .Validade dos métodos clínico e ecográfico para o diagnóstico de ADENOMIOSE. Revista Brasileira de Ginecologia e Obstetrícia, vol 24 n 9, 2002; Yamanaka et al. Progesterone and synthetic progestin, dienogest, induce apoptosis of human primary cultures of adenomyotic estromal cells. Eur J Obstet gynecol Reprod Biol. 2014
Metformina na gravidez para mulheres com SOP?
Ainda há dúvida na literatura científica se a metformina deva continuar na gravidez para as pacientes com SOP.
Existe a possibilidade da resistência insulinica e hiperinsulinemia provocarem abortamento, trabalho de parto prematuro, diabetes gestacional, hipertensão gestacional e pré-eclâmpsia em mulheres com SOP.
Além disso, sabemos que a gravidez, fisiologicamente , já induz a um estado de resistência insulinica.
Um bom estudo, chamado PregMet2 , acabou de ser divulgado mostrando dados interessantes sobre o assunto.
O ensaio clínico durou 5 anos ( 2012 a 2017) e envolveu 487 mulheres com SOP e englobou 14 hospitais da Suécia, Noruega e Islândia.
As participantes receberam 1000 mg de metformina ( 500 mg 2 x /dia) ou placebo na 1ª semana e 2g ( 1000 mg 2x/dia) ou placebo a partir da 2ª semana até o parto.
Os autores notaram que houve uma redução significativa de abortamentos tardios ( 13 a 22 semanas e 6 dias) e de trabalho de parto prematuro ( 23 semanas a 36 semanas e 6 dias) entre as mulheres que receberam metformina comparadas às que não usaram o medicamento.
Qual o possível mecanismo pelo qual a metformina faria isso?
Sugere-se que a metformina ative a AMPK que inibiria a mTORC1 ( via do complexo alvo da rapamicina. A ativação da mTORC1 induz o trabalho de parto prematuro e sua inibição impede ou adia no início de trabalho).
Os autores nórdicos concluíram que a metformina quando usada na gravidez, a partir do final do 1ª trimestre até o parto, pode reduzir o risco de aborto espontâneo tardio e parto prematuro.
Referência bibliográfica:
Løvvik et al. Use of metformin to treat pregnant women with polycystic ovary syndrome (PregMet2): a randomised, double-blind, placebo-controlled trial.2
www.thelancet.com/diabetes-endocrinology Published online February 18, 2019 http://dx.doi.org/10.1016/S2213-8587(19)30002-6
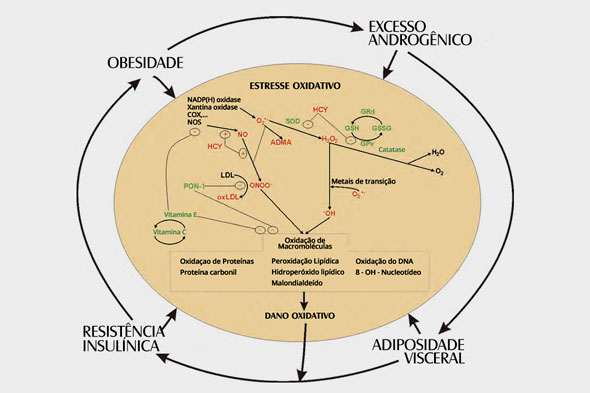
SOP e estresse oxidativo
Estresse oxidativo é o resultado NEGATIVO ou PREJUDICIAL ao corpo resultante da falha do nosso sistema antioxidante em neutralizar os radicais livres.
Os radicais livres passam a ter liberdade para provocar o estresse oxidativo necessário ao desencadeamento de desequilíbrios metabólicos e de inúmeras doenças.
A figura do post mostra o esquema pelo qual ocorre o estresse oxidativo nas mulheres com SOP.
Exibe fatores comuns às mulheres com SOP como: hiperandrogenismo (excesso de hormônios androgênios), obesidade, gordura visceral (aquela em volta dos órgãos, como no fígado é chamada de esteatose) e resistência insulínica (a insulina não consegue entrar nas células para trabalhar corretamente, resultando em seu aumento no sangue) contribuem para a formação de estresse oxidativo local e sistêmico, os quais reciprocamente pioram as anormalidades metabólicas mencionadas (hiperandrogenismo, obesidade, gordura visceral e resistência insulínica) e formam um ciclo vicioso responsável pelas complicações da SOP.
O que fazer?
👍🏼 Combater o estresse oxidativo através de drogas que tratam a resistência insulínica como metiformina e outras que, além de normalizarem a insulina, também são antioxidantes como: N-acetilcisteina, ácido alfa-lipoico, inositol, ômega 3;
👍🏼 Exercício físico regular bem conduzido;
👍🏼 Gerenciamento do estresse;
👍🏼 Reequilíbrio hormonal ;
👍🏼 Reeducação alimentar.
Medidas como estas tanto diminuem os fatores que levam ao estresse oxidativo, quanto contribuem para o seu tratamento quando já instalado!
Não deixe de consultar seu médico e nutricionista!
🗄Referência bibliográfica: Murri et al. Circulating of makers oxidative estress and polycystic ovary syndrome ( PCOS): a systematic review and meta-analysis. Human Reproduction Update, vol 19, pp 268-288, 2013.
Você realmente tem SOP?
Algumas condições, transtornos e doenças que provocam hiperandrogenismo (excesso de hormônios masculinos como a testosterona livre e suas manifestações como acne, seborréia, queda de cabelo, infertilidade) e anovulação (ausência de ovulação), podem exibir sintomas e sinais semelhantes à SOP. Assim, podem ser confundidas com ela. Alguns exemplos:
🔸hiperplasia adrenal congênita;
🔸hiperplasia adrenal não clássica;
🔸 síndrome de cushing;
🔸 tumores secretores de hormônios androgênios das glândulas adrenais e ovários;
🔸 hiperandrogenismo idiopático;
🔸 hirsutismo idiopático;
🔸 hiperprolactinemia;
🔸 hipotireoidismo;
🔸gravidez;
🔸 outros
Portanto, antes de se firmar o diagnóstico de SOP, outras etiologias devem ser afastadas.
Caso a investigação diagnóstica seja falha, há o risco do tratamento para SOP não surtir efeito.
Um tratamento voltado para SOP -sem respostas- indica, no mínimo, que em algum momento o médico deve revisar o diagnóstico.
A revisão do diagnóstico possibilita a descoberta da existência de outra etiologia que simule a SOP , modificando o tratamento , controlando os sintomas e sinais existentes.
Por outro lado, uma vez confirmando o diagnóstico, permite intensificar tratamento para esse transtorno endócrino que pode atingir uma prevalência de 15 a 20% das mulheres em idade reprodutiva.
“Doutor, há drogas que tratam a resistência insulínica para substituir anticoncepcionais orais? “Eu não tenho resistência insulínica, como tratarei meu problema sem anticoncepcionais?” Pode ser uma possibilidade: não se tem resistência insulínica porque não se tem SOP!
Referências bibliográficas:
1. Sirmans SM;Pate KA.Epidemiology,diagnosis, and management of polycystic ovary syndrome. Clin Epidemiol. 2013 . Dec 18;6:1-13.ecollection 2013;
2. Spritzer PM. Polycystic ovary syndrome: reviewing diagnosis and management of metabolic disturbances. Arq Bras Endocrinol metab vol. 58 no 2. São Paulo Mar. 2014.
DIU de cobre logo após o parto ou abortamento, pode?
Sabia que você pode fazer uso do DIU de cobre logo após o parto ou abortamento?
Sim, é verdade!
🎯 A mulher pode receber o DIU de cobre até 48 horas após o parto normal ou cesárea, contanto que não haja infecção!
🎯 Após este período de 48h pós-parto, é conveniente a colocação do DIU somente após 4 semanas (risco maior de expulsão se inserido após 48h e antes de 4 semanas após o parto)
🎯 Quanto mais cedo se coloca o DIU após o parto, menor a chance de sua expulsão.
👍🏼 Portanto, o melhor momento da inserção do DIU de cobre é logo após a saída da placenta.
🎯 A mulher pode receber o DIU de cobre após abortamento também, contanto que não haja infecção.
O DIU hormonal (Mirena) poderá ser inserido também após o parto? 🚨 De acordo com a Organização Mundial de Saúde (OMS), NÃO! NÃO PODE!
Estudos avaliados pela OMS mostram que o DIU hormonal, inserido após o parto e ao longo de 4 semanas após ele, pode reduzir o tempo de aleitamento e, assim, prejudicar este período, momento extremamente importante para a saúde e desenvolvimento do recém-nascido.
Referência bibliográfica: MEDICAL ELIGIBILITY CRITERIA FOR CONTRACEPTIVE USE. A WHO FAMILY PLANNING CORNERSTONE. FIFTH ( 5ª) EDITION, 2015.
Candidíase vaginal e hábitos que você nem imagina
Você é daquelas mulheres que sofrem de candidíase vaginal de repetição?
Sim, aquele tipo de corrimento branco leitoso, semelhante a leite talhado, acompanhado de muita coceira vaginal externa, vermelhidão, ardência ao urinar e grande incômodo no ato sexual!
Tratamento após tratamento, ginecologista após ginecologista e você não se livra desta “aporrinhação”?
Melhora após tratamento com creme vaginal e cápsulas, mas após uma breve pausa de sintomas, volta tudo novamente?
Bem, seu ginecologista recomendou ingerir menos açúcar refinado, evitar umidade constante na área do períneo provocada pelo uso de roupas quentes e apertadas, absorventes e protetores diários? Recomendou usar tecidos mais leves como calças de viscose, linho, vestidos e evitar jeans? Sim? Parabéns para ele(a). Mas, também recomendou PARAR O SEU ANTICONCEPCIONAL HORMONAL? Não? Que pena. Sim, isso mesmo! A causa pode ser seu anticoncepcional. Portanto, se você já mudou a alimentação, passou a usar roupas mais leves, usa até probióticos, melhorou o estilo de vida, mas não largou o anticoncepcional. Desculpe-me, mas você ainda continuará a sofrer com a candidíase vaginal de repetição!
ANTICONCEPCIONAIS HORMONAIS PODEM PROVOCAR CANDIDÍASE VAGINAL DE REPETIÇÃO!
Esta informação está na bula destes medicamentos e dezenas de estudos científicos sobre o tema.
Há a necessidade de investigação e tratamento da síndrome fúngica, identificação de intolerâncias alimentares mesmo dentro de uma dieta bem elaborada, identificação e afastamentos de outros fatores desencadeantes, medicamentos ,uso de fitoterápicos, probióticos, prébióticos e antioxidantes , se necessário.
Devo receber terapia hormonal na menopausa?
Muitas mulheres me perguntam todos os dias se devem ou podem receber terapia hormonal (TH) na menopausa. Acredito, sem um pingo de dúvida, que SIM! Elas não apenas podem como DEVEM receber a TH na menopausa. Claro, sempre se levando em conta – antes de uma TH – as suas contra-indicações!
Além disso, não apenas eu, como outros médicos e algumas sociedades médicas em todo o mundo concordam com isso. Ginecologistas de diversos países foram entrevistados sobre se a mulher deveria se submeter a tratamento hormonal na menopausa.
Sabe qual foi o resultado?
👉 90% acreditavam que os benefícios superam os riscos em mulheres com indicação adequada ao tratamento.
Apesar disso, muitos médicos, por temerem trazer prejuízo às pacientes, não prescrevem a TH para elas, o que é uma grande pena!
Referência bibliográfica: Hess et al. Pharmacologic treatment options for menopausal symptoms . The Female Patient. Maio , 2009.
Nunca teve filhos? Também pode usar o DIU de cobre!
De onde vem esse mito de que a mulher muito nova ou que nunca teve filhos não pode usar o DIU de cobre?
Muitas mulheres me dizem diariamente que nunca foram esclarecidas sobre o DIU de cobre. Já outras, que ainda não tiveram filhos, afirmam que ouviram de seus ginecologistas a seguinte frase: “você ainda não teve filhos, portanto, não pode usar DIU”; ou ainda: “você ainda é muito jovem para usar DIU”. Essas afirmações NÃO SÃO VERDADEIRAS! A mulher que nunca teve filhos ou que ainda é muito jovem, com vida sexual ativa, pode SIM usar o DIU de cobre! Não sou só eu que afirmo isso, mas a própria literatura científica destinada a médicos e outros profissionais de saúde, das sociedades médicas, da Organização Mundial da Saúde (OMS) e demais organizações reconhecidas que, após avaliarem centenas de estudos científicos, definiram as regras SEGURAS de uso do DIU a serem seguidas por todos os médicos.
Todas essas dificuldades impostas ao uso do DIU em nulíparas se devem ao medo que os médicos têm de que a mulher com o DIU de cobre possa contrair uma doença ou germe sexualmente transmissível e danificar o útero e trompas, tornando-a estéril. Mas isso pode acontecer com QUALQUER MÉTODO CONTRACEPTIVO, não apenas com DIU.
Pode ocorrer com uso de camisinha que rompeu, pílulas, injetáveis, implantes subdérmicos, anéis vaginais, adesivos. Cabe ao médico orientar sobre como se prevenir contra doenças sexualmente transmissíveis e à mulher e seu parceiro, devidamente orientados, não se arriscarem em relações sexuais desprotegidas, assim como com parceiros desconhecidos. O casal também tem que ter responsabilidade sobre esse tema. O médico não pode se arvorar de ser o responsável pela vida do casal, nem ter medo de processos éticos, penais ou legais por prescrever o DIU caso a mulher venha a contrair uma doença que lhe prejudique a reprodução. O DIU NÃO CAUSA ISSO, a decisão errada de sexo sem proteção e parceiros sexuais que agem com irresponsabilidade e desrespeito com o seu cônjuge ou consigo mesmo sim.
Bisfenol A (BPA) X Endometriose
O bisfenol A (BPA ) é um desregulador endócrino que se assemelha tanto com o hormônio feminino (estradiol ), quanto com o da tireoide.
De acordo com a Sociedade Brasileira de Endocrinologia (SBEM), “estudos sugerem que, ao entrar em contato com o organismo humano, principalmente durante a vida intrauterina, a substância pode afetar o sistema endócrino, aumentando ou diminuindo a ação de hormôniosnaturalmente produzidos pelo corpo humano, trazendo danos à saúde, como infertilidade, modificações do desenvolvimento de órgãos sexuais internos, endometriose e câncer.”
Como diminuir o contato com o BPA?
1- Use mamadeiras e utensílios de vidro ou BPA free para os bebês;
2- Jamais esquente no microondas bebidas e alimentos acondicionados no plástico. O bisfenol A é liberado em maiores quantidades quando o plástico é aquecido;
3 – Evite levar ao freezer alimentos e bebidas acondicionadas no plástico. A liberação do composto também é mais intenso quando há um resfriamento do plástico;
4 – Evite o consumo de alimentos e bebidas enlatadas, pois o bisfenol é utilizado como resina epóxi no revestimento interno das latas;
5 – Evite pratos, copos e outros utensílios de plástico. Opte pelo vidro, porcelana e aço inoxidável na hora de armazenar bebidas e alimentos;
6 – Descarte utensílios de plástico lascados ou arranhados. Evite lavá-los com detergentes fortes ou colocá-los na máquina de lavar louças;
7 – Caso utilize embalagens plásticas para acondicionar alimentos ou bebidas, evite aquelas que tenham os símbolos de reciclagem com os números 3 e 7 no seu interior e na parte posterior das embalagens. Eles indicam que a embalagem contém ou pode conter o BPA na sua composição.
Referência bibliográfica: https://www.endocrino.org.br/bisfenol/








 por PepperWeb
por PepperWeb