Muitos estudos científicos sugerem a associação de SOP com transtornos mentais. Entretanto, ainda há dúvidas sobre a veracidade disso.
Revisão sistemática com metanálise (importante tipo de estudo de revisão que avalia e compara vários estudos sobre determinado tema) sugere que pode existir a associação de mulheres com SOP, ansiedade e depressão.
Seis estudos envolvendo mulheres com SOP da Turquia, Brasil, Austrália e Estados Unidos foram avaliados e mostraram que existe a possibilidade de que mulheres com SOP possam apresentar maior chance de depressão e ansiedade.
Entretanto, essa afirmação não é definitiva.
Os autores do estudo sugeriram a necessidade de novos trabalhos com uma investigação mais aprofundada se outros fatores como adolescência e vida adulta, uso de anticoncepcionais orais (tratamento hormonal mais amplamente empregado na SOP e hoje associado à depressão), drogas empregadas, interação entre drogas, etc. poderiam associar-se e até predisporem à ansiedade e depressão.
Os autores questionam se o tratamento de transtornos como ansiedade e depressão em mulheres com SOP (potencialmente mais evidentes nestas mulheres) poderiam trazer melhores resultados para essas pacientes. Será que um verdadeiro tratamento da SOP, com menos tratamentos com anticoncepcionais e maior controle da insulina com medicamentos para esse fim, exercícios físicos e reeducação nutricional (sempre conduzidos por equipe multiprofissional) não poderiam evitar o surgimento ou abrandar esses transtornos mentais e evitar a adição de mais drogas como as psiquiátricas?
Referência bibliográfica: Blay SL, et al. Neuropsychiatr Dis Treat. 2016.
Câncer de endométrio e obesidade
“Quase metade das mulheres com câncer endometrial (parte interna do útero) ou hiperplasia endometrial (aumento da espessura do revestimento interno do útero que aumenta o risco) não sabe que a obesidade influencia o seu risco de câncer.”
Este é o título de um estudo de 2015 que apontou o desconhecimento de muitas mulheres sobre o assunto nos EUA. O câncer de endométrio é um dos tipos mais comuns nesse país, onde a população de obesos é muito grande, e o Brasil está no mesmo caminho.
Sua incidência é maior em mulheres na perimenopausa (próximo da menopausa) e pós-menopausa e associa-se a mulheres com: OBESIDADE, diabetes mellitus, hipertensão arterial, menstruação precoce, menopausa tardia.
Acredita-se que o adenocarcinoma endometrial seja decorrente da ação estrogênica excessiva conforme encontrado, por exemplo, na Síndrome dos Ovários policísticos (SOP). Seu sinal mais precoce é sangramento vaginal anormal de origem intra uterina e, para investigar, O exame de ultrassonografia transvaginal seguido de biópsia do endométrio (revestimento interno do útero) é muito útil!
Obesidade não é sinônimo apenas de desconforto com sua aparência, mas um importante fator de risco para muitos tipos de câncer inclusive a hiperplasia e câncer endometrial, que podem ser evitados caso o excesso de peso seja controlado.
É preciso mudar seus hábitos de estilo de vida e procurar assistência capacitada multiprofissional que envolva médico, nutricionista e educador físico.
Referências:
Beavis et al. Almost half of women with endometrial cancer or hyperplasia do not know that obesity affect their cancer risk. Gynecologic Oncology Report. 13 (2015).72-75;
2.Cairo, Urbam, Simões.Carcinoma Endometrial. Diagnóstico.Diretrizes Clínicas na Saúde Suplementar. AMB/ANS.2011
Alternativa de tratamento para mulheres com SOP
O RESVERATROL é um polifenol, antioxidante encontrado principalmente
nas cascas de uvas de cor roxa e vermelha, bem como de frutos como mirtilo,
morango, cacau, e a raiz do gengibre, e amendoins. É cada vez mais estudado
como uma potencial alternativa de tratamento de mulheres com SOP.
Bahramrezaie et al (2019) empregando 800 mg/dia de resveratrol conseguiram
melhorar os níveis de FSH, LH, TSH e testosterona e expressão de genes
associados à angiogênese como o fator de crescimento do endotélio vascular
VEGF. Este tem um papel importante na vascularização folicular e oxigenação intra-
folicular, assim tem um impacto na maturação folicular, qualidade dos ovócitos,
fertilização e desenvolvimento embrionário. De fato, as taxa de oócitos de alta
qualidade e a taxa de embriões de alta qualidade foram maiores no grupo
resveratrol.
⠀
A SOP está associada ao estresse do retículo endoplasmático (ER), uma organela
celular, e à inflamação crônica subclínica, que se associam à síndrome metabólica e diabetes.
⠀
Brenjian et al (2019) também administrando 800 mg por dia de resveratrol, notaram
uma significante ação anti-inflamatória, combatendo o estresse do retículo
⠀
endoplasmático e da inflamação crônica.
⠀
Banaszewska et al (2016), usando 1500 mg ao dia de resveratrol, conseguiram
reduzir significativamente a resistência insulínica, com consequente melhora nos
níveis de testosterona e S-DHEA, hormônios androgênicos associados à
irregularidade das menstruações, acne e infertilidade em mulheres com SOP. Os
autores defendem o uso do resveratrol como uma alternativa ao tratamento com
anticoncepcionais e drogas anti- androgênicas, principalmente quando o seu uso é
clinicamente inaceitável devido aos efeitos colaterais e complicações associados a estes medicamentos.
Obs: Nunca se automedique ou se autosuplemente ! Proteja a sua saúde: procure sempre um médico e nutricionista.
Referências bibliográficas:
⠀
1. Brenjian S, et al. Am J Reprod Immunol. 2019.
2. Bahramrezaie M, et al. J Assist Reprod Genet. 2019.
3. http://press.endocrine.org/doi/pdf/10.1210/jc.2016-1858
Probióticos podem ser úteis no tratamento da endometriose?
Um estudo de ensaio clínico randomizado recente avaliou os efeitos da administração de probióticos por via oral no tratamento da dor de mulheres diagnosticadas com endometriose na fase 3 (moderada) e 4 (grave), pela classificação da Sociedade Americana de Fertilidade e através do exame anatomopatológico de material proveniente da cavidade pélvica.
Os pesquisadores usaram 1 bilhão de colônias (UFC) das seguintes cepas de probióticos uma vez ao dia durante 12 semanas : Lactobacillus acidophilus, Lactobacillus plantarum, Lactobacillus fermentum e Lactobacillus gasseri.
Mesmo com um tamanho amostral reduzido, este interessante estudo mostrou significativa redução da dismenorreia (dor menstrual) principalmente após 8 semanas e dor pélvica crônica (fora do período próximo ou menstrual), conforme resultado da escala visual analógica de dor.
Essa possível eficácia dos probióticos pode ser uma consequência de aumentos nos níveis de interleucina-12 e atividade das células NK ou células natural killers (responsáveis por eliminar implantes do endométrio ectópico ou focos de endometriose).
Referência bibliográfica:
Khodaverdi S, et al.Beneficial Effects of Oral Lactobacillus on Pain Severity in Women Suffering from Endometriosis: A Pilot Placebo-Controlled Randomized Clinical Trial.Int J Fertil Steril. 2019.
Nutracêuticos, vitaminas e oligoelementos no tratamento da SOP
Relembrando os que, atualmente, são úteis para o tratamento da SOP:
👉 Exercício físico (Dos Santos et al , 2017);
👉 Reeducação alimentar (Frary et al , 2016);
👉 Gerenciamento do estresse (Stefanak et al , 2015);
👉 Metformina (Luque-Ramírez et al , 2017), mio-inositol e D-chiro-inositol (Zeng et al , 2018);
👉 Probióticos (Ahmadi et al , 2017);
👉 Ômega 3 (Yang et al , 2018);
👉 Vitamina D (Akbari et al, 2018);
👉 Coenzima Q 10 (Rahmani et, 2018);
👉 Picolinato de cromo (Fazelian et , 2917), N-acetilcisteína (Thakker et al, 2015);
👉 Resveratrol (Banaszewska et al, 2016);
👉 Melatonina (Yang et al , 2018), Ácido alfa-lipóico (Genazzani et al, 2018). 👉 L-carnitina ( Maleki et al, 2019).
🤓Nunca se automedique e procure um médico que trabalhe com ajuda multiprofissional, junto à nutricionista e educador físico.
👉Ainda há a coenzima Q10, que pode ser interessante para a fertilidade das mulheres com SOP, principalmente aquelas que já mostram sinais de falência ovariana precoce.
👉Além disso, temos a progesterona, que pode ser usada para ajudar a regularizar o ciclos menstruais e repor deficiência deste hormônio (este é fundamental para a gravidez).
Miomas – Parte 02
Leiomioma (ou mioma) é o tumor pélvico sólido mais frequente do trato genital feminino. É um tumor benigno e sua malignização, se houver, é extremamente rara.
Ainda não se conhece precisamente o que o provoca. É mais frequente em mulheres negras e acima de 40 anos.
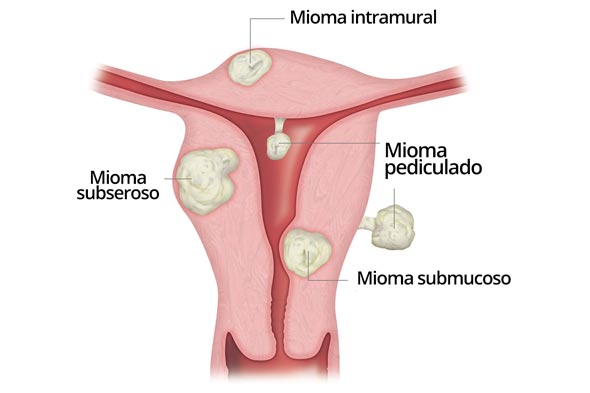
75% dos casos são assintomáticos! Ou seja, não precisaremos fazer nada para a grande maioria, somente vigiá-los periodicamente! Pode localizar-se no corpo do útero:
🚩 mais externamente (chamado subseroso, que quando volumoso pode comprimir até os outros órgãos abdominais);
🚩 entre a parte externa e interna do útero (o intramural, que causa sangramento e dor menstrual);
🚩 parte interna do útero (os submucosos, que associam-se a sangramentos irregulares e à infertilidade).
Imaginem um côco (representando o útero): aderido à sua parte externa estaria o mioma subseroso, penetrando na casca do coco , o intramural, e aparecendo dentro do coco, o submucoso.
Sintomas e sinais como: hemorragia genital, dor menstrual, dor pélvica crônica, dispareunia (dor no ato sexual), aumento do volume abdominal e infertilidade dependem da localização e do volume do (s) mioma(s). A maioria das mulheres sintomáticas se tornam assintomáticas após a menopausa, pela ausência da menstruação e devido à regressão dos miomas! Daí vem a grande importância do uso criterioso de anticoncepcionais hormonais, tratando hemorragias e dores pélvicas, evitando submeter a mulher às cirurgias e seus riscos (anestésicos, hemorrágicos, infecciosos).
O diagnóstico se baseia na história clínica (sinais e sintomas), no toque vaginal bimanual e ultra-sonografia.
Fontes:
1. Corleta HVE et al. Tratamento atual dos miomas. Rev. Bras. Ginecol. Obstet. Vol 29 n 6 Rio de Janeiro , June 2007;
2. Leiomioma uterino. Manual de Orientação. FEBRASGO. São Paulo. 2004.
O poder dos alimentos no combate à endometriose
Você descobriu que tem endometriose.
Seu médico iniciou tratamento com medicamentos, mas a melhora dos sintomas não vem e cada vez mais cresce o medo da infertilidade.
Você já iniciou uma reeducação alimentar bem conduzida por profissional habilitado?
Atualmente, a literatura científica mostra que:
☝🏼️ Dietas deficientes em nutrientes associam-se a alterações do metabolismo dos lipídios, estresse oxidativo e favorecem as alterações epigenéticas que podem estar envolvidas na gênese e progresso da ENDOMETRIOSE.
☝🏼️ O ÔMEGA 3, N-acetilcisteina, vitamina D e Resveratrol, maior consumo de frutas e verduras (preferencialmente orgânicas) e cereais integrais parecem exercer efeito protetor, com redução no risco de desenvolvimento e progressão da doença.
Pois é, atualmente, não se admite que ao se tratar a endometriose, o médico não conte com o trabalho integrado da nutrição funcional e Nutrologia.
Desconhecer ou desconsiderar a importância da reeducação alimentar e suplementos citados no tratamento da ENDOMETRIOSE é condenar a paciente a um tratamento incompleto e passível de fracasso!
Referência bibliográfica: Halpern et al.Nutritional aspects related to endometriosis. Rev Assoc Med Bras 2015; 61(6) 519-523.
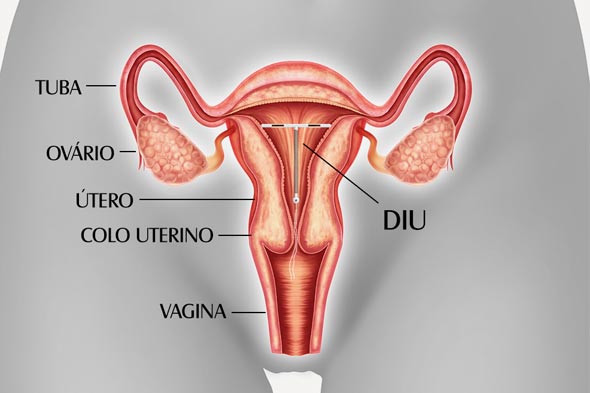
Mitos e verdades sobre o DIU de cobre – Parte 02
Outras informações sobre o DIU:
🚩 Mulheres com distúrbios de coagulação ou que usam anticoagulantes são melhores candidatas ao DIU hormonal (SIU-LNG) do que o de cobre;
🚩 As que nunca tiveram filhos, inclusive mulheres jovens e adolescentes, podem usar DIU, principalmente se estiverem em relações monogâmicas mútuas e estáveis (menor risco de DST)!
🚩 Pode haver aumento de dor e fluxo menstrual principalmente em mulheres que nunca pariram, mas que geralmente regridem após o primeiro ano de uso;
🚩 É possível inseri-lo logo após o parto, mas a melhor época é de 4-6 semanas depois (quando o útero já retornou ao seu tamanho normal)
🚩 Muito bem indicado pós abortamento nos primeiros 3 meses de gravidez sem complicações;
🚩 Recomenda-se a primeira consulta (para seguimento) após a primeira menstruação ou de 3-6 semanas após sua inserção.
🚩 São exemplos de contra-indicação absoluta à inserção do DIU: gravidez;
DIPA ou DST atual, recorrente ou ocorrida nos últimos 3 meses; interior do útero com morfologia muito alterada como pela presença de miomas e malformações; câncer de colo ou endometrial e alergia ao cobre, hemorragia genital inexplicada.
O DIU é um dos melhores métodos contraceptivos existentes e que todo ginecologista deve, pelo menos, comentar com sua paciente.
A contracepção não hormonal é uma opção que não deve faltar à mulher moderna e essa se trata de uma das melhores, senão a melhor!
Não deixe de contar com um(a) boa/nutricionista funcional e nutrólogo. O ginecologista deve sempre levar em consideração a alimentação, bem como fatores epigenéticos ligados cientificamente à endometriose.
Referências bibliográficas: 1. Manual de Critérios Médicos de Elegibilidade da OMS para Uso de Métodos Anticoncepcionais. FEBRASGO. 2010.
2. Manual de Orientação Anticoncepção. FEBRASGO. 2010.
Mitos e verdades sobre o DIU de cobre – Parte 01
Existem dois tipos de dispositivos intra uterinos (DIU): os de cobre e os hormonais.
O DIU De cobre T380A (Tcu380A) é o mais eficaz entre todos ou outros também de cobre.
🚩 Sua principal indicação é a de prevenir a gravidez, mas são bem prescritos para mulheres com: contraindicações aos hormônios (principalmente estrógeno) ou que não querem usar hormônios, e para aquelas que amamentam;
🚩 Seu principal mecanismo de ação é a prevenção da fertilização (a sua presença dentro do útero, no endométrio, provoca mudanças bioquímicas e morfológicas, afetando transporte de esperma, enquanto que o seu cobre diminui a motilidade e penetração do espermatozóide);
🚩 Há evidências de que reduz o risco de câncer endometrial (do interior do útero). Portanto, o DIU NÃO PROVOCA C NCER e sim o contrário!
🚩 Não provoca infecção. Essa pode ocorrer se a mulher contrair um germe sexualmente transmissível (DST). O DIU será retirado imediatamente e será iniciada a antibioticoterapia se a mulher apresentar sinais clínicos e/ou laboratoriais de infecção das trompas por germes causadores de DST (DIPA);
🚩 No caso de gravidez, a melhor opção é retirá-lo precocemente, pois o risco de abortamento pode chegar até a 75%, caso se opte por deixá-lo;
🚩 As mulheres que usam DIU têm um risco 50% menor de gravidez ectópica;
🚩 Prefere-se inserí-lo (não é obrigatório) na menstruação por afastar gravidez e facilitar sua introdução. Todavia, sua colocação e retirada pode ser realizada em qualquer fase do ciclo menstrual.
Referências bibliográficas:
1. Manual de Critérios Médicos de Elegibilidade da OMS para Uso de Métodos Anticoncepcionais. FEBRASGO. 2010.
2. Manual de Orientação Anticoncepção. FEBRASGO. 2010.
Miomas – Parte 01
Leiomioma (ou mioma) é o tumor pélvico sólido mais frequente do trato genital feminino. É um tumor benigno e sua malignização, se houver, é extremamente rara.
Ainda não se conhece precisamente o que o provoca. É mais frequente em mulheres negras e acima de 40 anos.
75% dos casos são assintomáticos! Ou seja, não precisaremos fazer nada para a grande maioria, somente vigiá-los periodicamente! Pode localizar-se no corpo do útero:
🚩 mais externamente (chamado subseroso, que quando volumoso pode comprimir até os outros órgãos abdominais);
🚩 entre a parte externa e interna do útero (o intramural, que causa sangramento e dor menstrual);
🚩 parte interna do útero (os submucosos, que associam-se a sangramentos irregulares e à infertilidade).
Imaginem um côco (representando o útero): aderido à sua parte externa estaria o mioma subseroso, penetrando na casca do coco , o intramural, e aparecendo dentro do coco, o submucoso.
Sintomas e sinais como: hemorragia genital, dor menstrual, dor pélvica crônica, dispareunia (dor no ato sexual), aumento do volume abdominal e infertilidade dependem da localização e do volume do (s) mioma(s). A maioria das mulheres sintomáticas se tornam assintomáticas após a menopausa, pela ausência da menstruação e devido à regressão dos miomas! Daí vem a grande importância do uso criterioso de anticoncepcionais hormonais, tratando hemorragias e dores pélvicas, evitando submeter a mulher às cirurgias e seus riscos (anestésicos, hemorrágicos, infecciosos).
O diagnóstico se baseia na história clínica (sinais e sintomas), no toque vaginal bimanual e ultra-sonografia.
Fontes: 1. Corleta HVE et al. Tratamento atual dos miomas. Rev. Bras. Ginecol. Obstet. Vol 29 n 6 Rio de Janeiro , June 2007;
2. Leiomioma uterino. Manual de Orientação. FEBRASGO. São Paulo. 2004.








 por PepperWeb
por PepperWeb